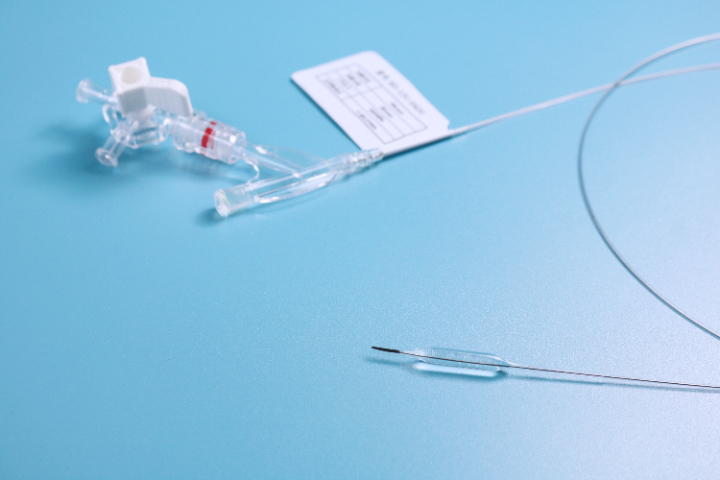
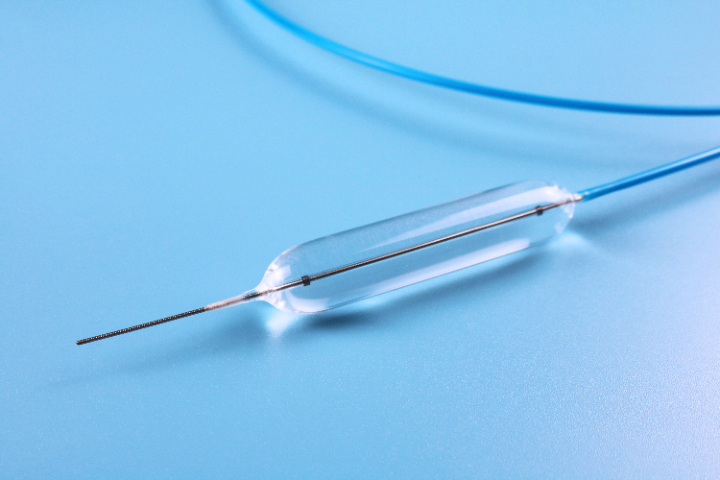
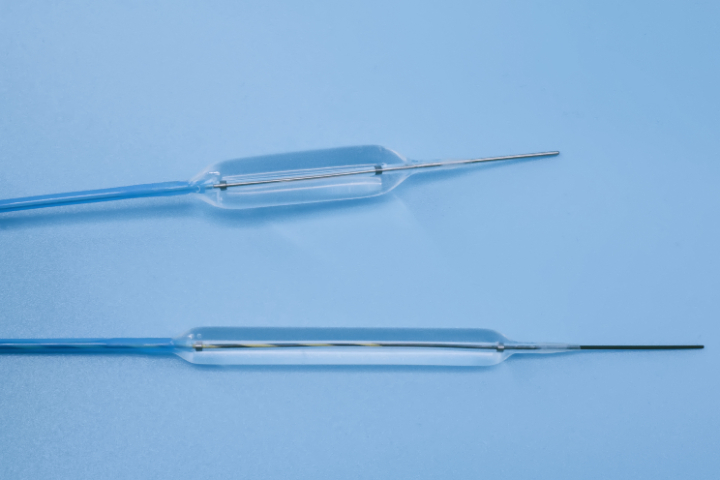
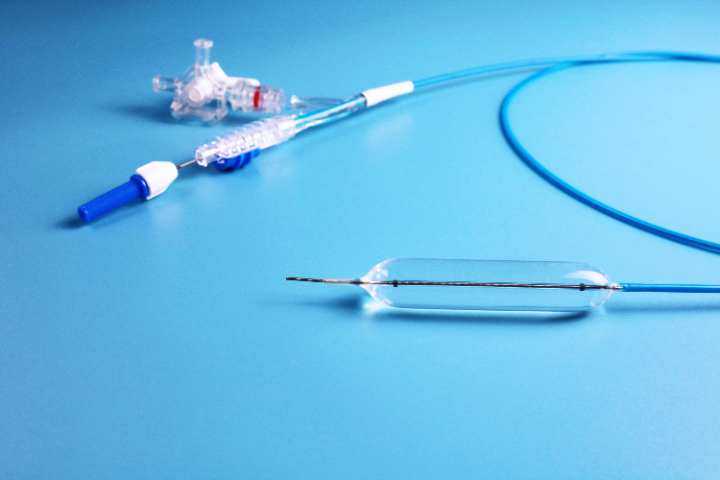
6.特异性组织并发症急性胰腺炎(ERCP术后):胆胰管狭窄扩张时,水肿或机械损伤阻塞胰管开口,诱发胰腺炎。气道塌陷/窒息:气道狭窄(特别是气管软化)扩张后,支撑力撤除,软化的气管壁可能反弹塌陷,导致急性窒息。反流加重:食管下段或贲门过度扩张后,抗反流机制破坏,导致严重的胃食管反流病(GERD)...
- 品牌
- 常美医疗
- 型号
- BDG-
2. 评估狭窄的解剖形态通过内镜直视、造影(如钡餐、ERCP造影)或CT/MRI影像进行评估:狭窄长度:短段狭窄(<2-4cm):很适合球囊扩张,成功率高,复发率相对较低。长段狭窄(>4-5cm):单纯球囊扩张效果较差,复发率高,且穿孔风险增加。通常需要多次序贯扩张,或考虑放置长支架、甚至手术诊疗。狭窄程度:重度狭窄但导丝可通过:只要 guidewire(导丝)能通过狭窄段到达远端,即可尝试球囊扩张(从小直径开始)。完全闭锁/导丝无法通过:禁忌直接球囊扩张。若盲目操作极易造成假道或穿孔。需先在超声内镜(EUS)或X线引导下建立通道,或转为外科手术。狭窄形态:环状/膜状狭窄:效果比较好,往往一次扩张即可见效。不规则/扭曲狭窄:难度较大,需在X线监控下小心操作,防止球囊滑脱或受力不均。3. 判断组织质地与纤维化程度成熟瘢痕(纤维化):质地硬但界限清晰,适合高压非顺应性球囊或切割球囊扩张。新鲜肉芽/水肿组织:质地脆,血供丰富。此时扩张极易出血或撕裂,通常建议先药物诊疗(如、PPI)待水肿消退、组织稳定后再行扩张。弹性回缩明显:若既往扩张后迅速回缩,可能需要考虑切割球囊或临时支架支撑。内窥镜球囊可以准确扩张:在直视下准确定位狭窄部位,均匀施压扩张,有效避免组织撕裂。国产的内镜用导丝导引球囊的作用
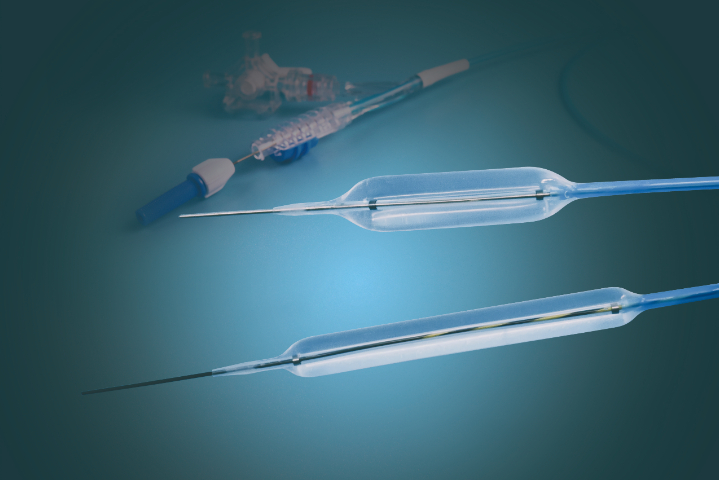
内窥镜球囊兼容性极强,覆盖消化、呼吸、泌尿、胆道等多个临床科室,可适配食管、胃肠、胆道、气管支气管、输尿管、尿道等多处腔道的狭窄诊疗。无论是良性狭窄(炎性狭窄、术后吻合口狭窄、瘢痕狭窄),还是恶性肿物引发的梗阻性狭窄,亦或是十二指肠括约肌扩张等辅助操作,球囊均能发挥作用。一款球囊器械可适配多种术式,无需针对不同部位更换设备,既简化了临床器械配置,又提升了器械利用率。其广的适用性让球囊成为腔道狭窄微创诊疗的基础通用器械,满足各类临床场景的诊疗需求。已灭菌的导丝导引球囊常用知识优化柔性材料与折叠工艺,适配不同内镜通道,降低通过阻力。
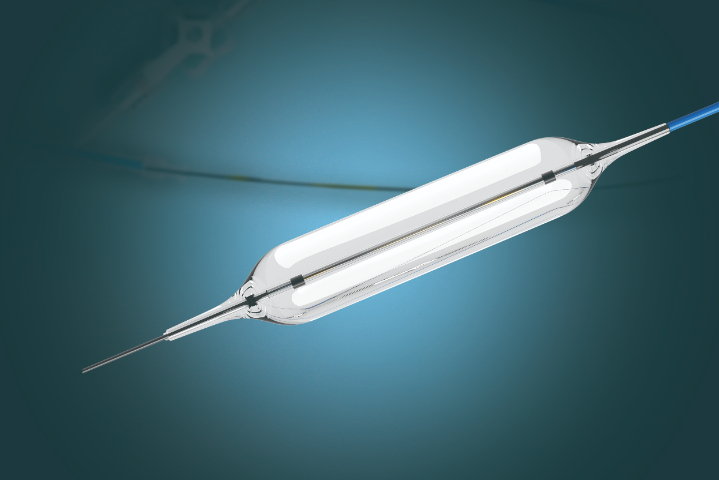
2. 炎症性狭窄(如克罗恩病、溃疡性结肠炎)此类狭窄常伴有活动性炎症、水肿和溃疡,盲目扩张极易导致穿孔或大出血。优化策略:抗发炎先行 + 生物制剂 + 温和扩张“先药后械”原则:必须先通过CTE/MRE评估炎症活动度。分级渐进扩张:即使炎症控制,也需从小直径开始,分多次(间隔2-4周)逐步增加球囊直径,避免一次性过度拉伸脆弱肠壁。长段狭窄处理:对于>5cm的长段炎性狭窄,球囊效果有限,应尽早评估是否适合狭窄成形术(Strictureplasty)或手术切除,而非强行内镜扩张。3. 恶性狭窄(肿物压迫或浸润)恶性肿物生长快,单纯扩张后很快会再次堵塞,且存在出血风险。优化策略:预扩张 + 支架置入 + 腔内消融作为桥梁的扩张:球囊作为预扩张手段,目的是为支架输送系统开辟通道,而非作为很终诊疗。支架置入(Stenting):扩张后立即置入自膨式金属支架(SEMS)。对于食管/气道多选裸支架或部分覆膜,胆道/肠道多选覆膜支架以防肿物长进去。联合消融诊疗:对于向腔内生长的肿物,可联合光动力疗法(PDT)、射频消融(RFA)或氩离子凝固术(APC),先消减肿物体积,再行扩张和支架,能明显延长通畅时间。
患者手术结束转入病房后,护理人员需立即开展术后监护工作。首先持续监测心电、血压、血氧饱和度等生命体征,观察意识状态、面色、呼吸频率是否平稳,重点警惕麻醉后嗜睡、气道分泌物增多、呕吐呛咳等情况。患者需去枕平卧、头偏向一侧,保持呼吸道通畅,防止口腔分泌物或呕吐物误吸。同时做好保暖与安全防护,加床挡防止坠床,定时询问患者有无胸闷、剧烈胸痛、呼吸困难、呕血、黑便等异常表现。护理人员会详细记录术中扩张情况、出血量、用药信息,严格执行术后禁食医嘱,定时巡视病房,一旦发现生命体征波动或异常症状,及时通知医师处理,为患者术后安全恢复提供全程保障。消化道术后吻合口狭窄,松解瘢痕粘连,恢复管腔通畅与正常功能。
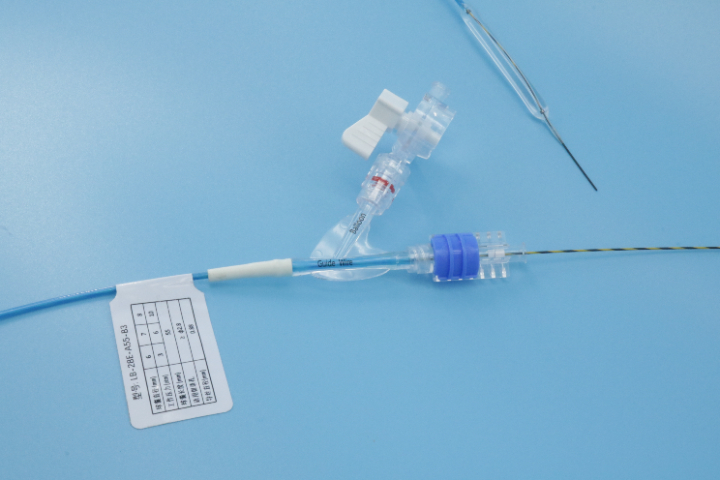
3.术后:严密监护与早期干预(保障)延长观察期:特殊狭窄患者术后至少观察24小时,监测生命体征、腹部疼痛情况及皮下气肿(穿孔早期征象)。对于放射性或腐蚀性狭窄,因组织缺血可能导致迟发性穿孔,观察期应适当延长至48-72小时。预防性用药::对于胆道操作、伴有瘘管风险或抵抗力低下者,常规使用广谱预防感染。抑酸药:食管/胃扩张后,强力PPI抑制胃酸,促进黏膜修复,防止反流加重损伤。止痛与:适度镇痛,避免因剧烈疼痛引起的血压波动或躁动导致二次损伤。饮食管理:严格遵循“禁食->清流质->流质->半流质”的阶梯恢复过程。对于高风险病例,术后24小时内完全禁食,依靠静脉营养,让受损黏膜得到充分休息。4.长期管理:打破复发循环规律随访扩张:制定个性化的随访计划(如每2-4周一次),在狭窄复缩早期进行轻微扩张,避免发展成重度狭窄后再次进行高风险的大力度扩张。家庭自我监测:教育患者识别吞咽困难加重、发热、胸痛等预警信号,及时就医。多学科团队(MDT):对于难治性特殊狭窄,定期召开MDT会议,动态调整治疗方案(如从单纯扩张转为支架、手术或药物治疗),避免一种手段的局限性带来的风险。内窥镜球囊可用于咽鼓管功能障碍: 扩张咽鼓管以诊疗分泌性中耳炎,改善中耳通气。已灭菌的导丝导引球囊常用知识
内窥镜球囊可用于鼻窦开口狭窄: 如慢性鼻窦炎患者,扩张筛窦等鼻窦开口以改善引流。国产的内镜用导丝导引球囊的作用
确认扩张效果良好、无急性并发症后,进入术后收尾与监护阶段。术者沿导丝缓慢撤出球囊导管,保持导丝稳定直至球囊完全退出,再依次撤出导丝与胃镜,退镜前再次清理食管腔内血迹与分泌物,复查管腔通畅状态。术后将患者转运至麻醉复苏区,继续监测生命体征,待患者完全清醒、吞咽反射恢复后,方可离开复苏区。术后常规禁食 2~4 小时,避免过早进食刺激扩张后的黏膜,密切观察患者有无剧烈胸痛、发热、呕血、呼吸困难等穿孔或出血迹象。无异常后,指导患者逐步进食温凉流食、半流食,再过渡到软食,避免粗糙、辛辣食物刺激黏膜,同时告知患者术后注意事项与复查时间,完成整个手术操作与术后初期处置。国产的内镜用导丝导引球囊的作用
- 一次性导丝导引球囊的销售电话 2026-04-20
- 国内的内镜用导丝导引球囊的品牌推荐一下 2026-04-19
- 导丝导引球囊多少钱一次 2026-04-19
- 国产导丝导引球囊的禁忌症 2026-04-16
- 国产导丝导引球囊说明书 2026-04-16
- 国产的导丝导引球囊的联系方式 2026-04-16
- 国产导丝导引球囊哪家好 2026-04-15
- 内镜用导丝导引球囊价格表 2026-04-14
- 内镜用导丝导引球囊的使用方法 2026-04-14
- 国产的导丝导引球囊的厂家 2026-04-13
- 有哪些情况适用内镜导丝导引球囊的使用步骤 2026-04-13
- 国内的内镜导丝导引球囊推荐厂家 2026-04-13
-
有哪些情况适用内镜导丝导引球囊的市场价 2026-04-09 16:01:36内窥镜球囊均配备高密度显影标记,在内镜直视下可清晰识别球囊位置,若配合X线设备,显影效果更清晰,能实现全程可视化操作。手术中可准确将球囊中心对准狭窄中心,避免扩张位置偏移、漏扩或过度扩张,确保扩张效果达标。对于胆道、输尿管等位置较深、视野受限的腔道,显影标记能有效解决定位难题,让术者清晰掌握球囊推进...
-
常美牌的内镜导丝导引球囊的联系方式 2026-04-08 13:01:33内窥镜球囊(BalloonCatheter)在现代微创诊疗中扮演着关键角色,其主要优势在于能够安全、有效地扩张狭窄腔道或辅助器械通过复杂解剖结构。首先,安全性高且损伤小。与传统金属扩张器相比,球囊导管通过流体静压向四周均匀施力(径向扩张力),避免了剪切力对组织的撕裂风险。这种“由内向外”...
-
已灭菌的导丝导引球囊的适应症 2026-04-08 12:01:37该术式主要用于食管炎性狭窄、术后吻合口狭窄、放疗后狭窄及晚期肿物所致梗阻性狭窄,是改善吞咽困难的主要微创术式。在内镜直视下,将球囊导管送至食管狭窄部位,通过逐级加压扩张,撑开瘢痕挛缩或肿物压迫导致的管腔缩窄,快速恢复食管通畅性,缓解患者进食呛咳、吞咽梗阻、无法进食等症状。手术全程无创口,可根据狭窄程...
-
内镜用导丝导引球囊的厂家 2026-04-08 20:02:012.术中:精细化操作与技术改良(关键)“导丝先行”与真腔确认:铁律:必须在X线X线或超声内镜实时引导下,确认导丝位于真腔内且远端位置安全后,方可推送球囊。遇阻力严禁很大力的推进,防止假道形成。使用亲水涂层导丝提高通过性。循序渐进的扩张策略(Step-upApproach):小直径起步:当次扩张...
-
黑龙江医用夹子装置
2026-04-25 -

广东电圈套器国产
2026-04-25 -

湖北电圈套器国产多少钱
2026-04-25 -

湖北夹子装置内窥镜
2026-04-25 -

安徽电圈套器切除
2026-04-25 -

内镜用夹子装置的市场价
2026-04-24 -

江苏夹子装置标准
2026-04-24 -

广西胆道取石多少钱
2026-04-24 -

海南手术止血夹
2026-04-24